てんかんの定義と診断の要件
「てんかん」は、さまざまな原因により脳の電気信号がときに大きく乱れることで、体の一部が固くこわばったり、手足がしびれたりするなど多様な「てんかん発作」が繰り返し起こる脳の病気です。下記の①~③のどれかひとつでも当てはまる場合、てんかんと診断されます。
- 発熱などで誘導される発作以外の発作が、24時間以上の間隔で2回以上起こっている
- これまでに起こった発作は1回だが、検査の結果などからその後も高い確率で発作が起こると予想される
- てんかん症候群のいずれかに当てはまる
大きな流れとして、まず発作がてんかんによるものか、別の原因によるものかを鑑別し、次にどのようなタイプのてんかんかを示す発作型、病型分類、症候群についてそれぞれ分類します。てんかんの発作型、病型分類、症候群については「てんかん発作の種類」で説明しています。
てんかんの診断と分類のためには、さまざまな検査が行われます。どのような流れでどのような検査が行われるかを下の図1に沿って説明します。事前に検査の流れを知っておくと、落ち着いて検査を受けることができます。
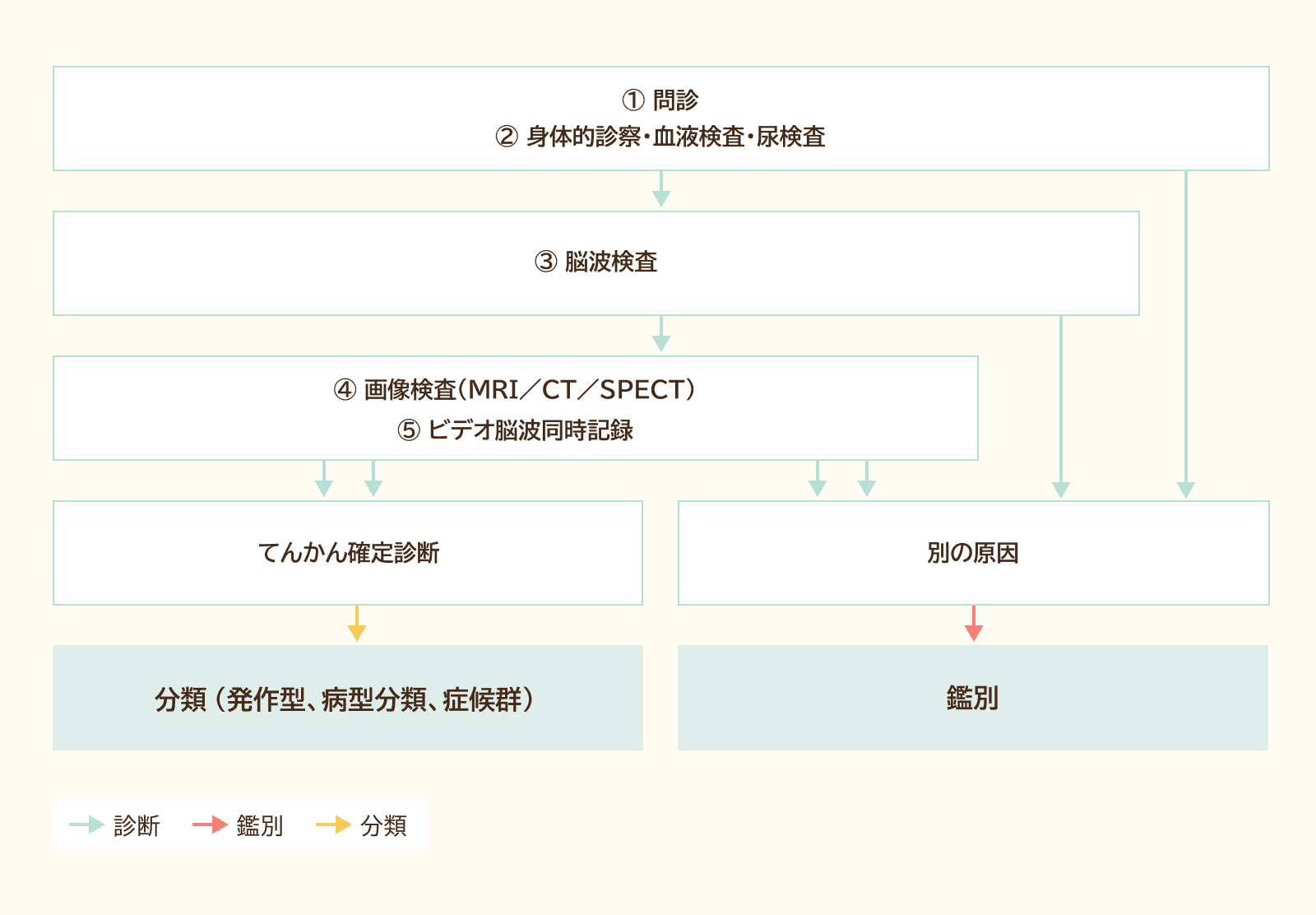
日本神経学会監修. てんかん診療ガイドライン2018. 医学書院, 2018年.を改変
1. 問診
初めての受診時には、発作の様子や既往歴(これまでかかったことのある病気や手術などの診療の記録)、家族歴などについて発作が起こったご本人とご家族の方に問診を行います。問診の際には下記のように多くの質問をされるため、事前に発作時の状況を詳しく書いたメモなどを作成しておくと、より正確な発作に関する情報を医師に伝えることができます。また、発作の様子を動画で撮影しておくと医師の診断の助けになります。

問診時の質問の例
- 既往歴や普段の様子
-
- 妊娠中、出産時、出産後に異常はあったか?
- 家族や親族にてんかん、他の神経疾患と診断された人はいるか?
- これまでに大きな病気にかかったり、事故にあったりしたことはあるか?
- これまでも発作が起こったことはあるか?
- これまでに熱性発作(熱性けいれん)が起こったことはあるか?
- 発達の遅れはあるか?
- 発作前の体調
-
- 急に様子が変わったり、気持ちの変調(急に怖がるなど)があったりと、発作の前兆があったか?
(家族や周囲の人が何らかの変化を感じたか?) - 発熱やストレス、寝不足など発作の誘因(きっかけ)があったか?
- 急に様子が変わったり、気持ちの変調(急に怖がるなど)があったりと、発作の前兆があったか?
- 発作時の様子
-
- 発作が始まった時の状態(「どのようなことで発作に気づいたか?」が重要)
- 発作の経過・変化(部位:目/顔/手/足/体の動き方、左右差、表情・顔色などに注意をして観察)
- 発作の持続時間
- 発作の症状は時間の経過により変化したか?(もし変化していたらその変化の様子について)
- 発作後の様子
-
- 発作後にもうろうとしているか?眠ってしまったか?
- 発作後に、目があったり、会話ができたりしたか?
- 麻痺があるか? 発作の始まり、発作中、発作が終わった時のことなどをどれくらい覚えているか?
2. 身体的診察・血液検査・尿検査
顔や頭部、皮膚、腹部などの様子を調べます。また、腱反射(例:ひざのあたりを叩くと、ひざ下の足がピョコンと上がる)などから、神経に異常がないかを調べます。血液検査や尿検査の結果から、てんかん発作に似た症状を起こす別の病気である可能性や、てんかんの原因となる代謝異常があるかどうかを調べます。
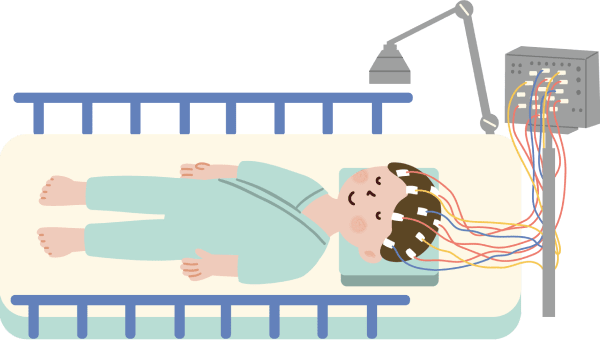
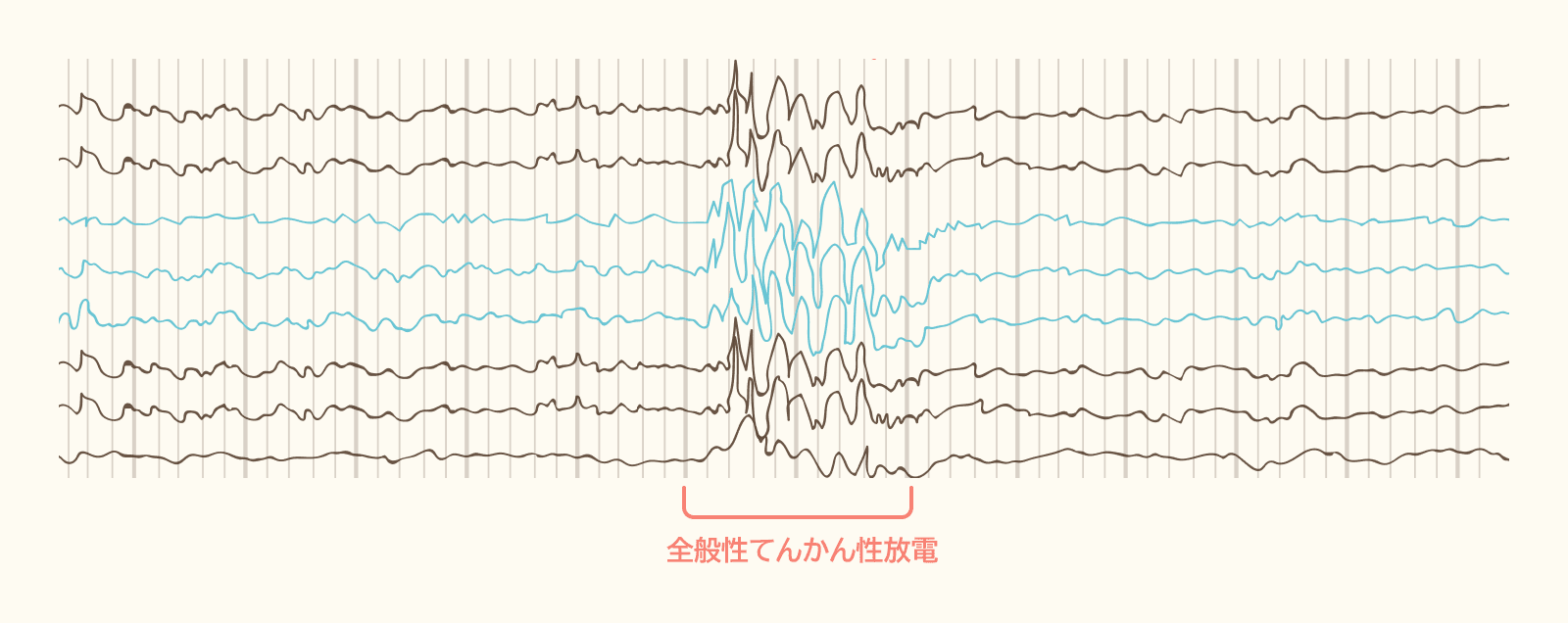
3. 脳波検査
脳波とは、脳の電気活動を測定したもので、波のような形であらわされます。てんかん症状のある方では、発作が起こった時などの脳波に特有の波形がみられるため、てんかんの診断や分類の決め手になる重要な検査です。
脳波検査は初診時に行うこともあれば、後日あらためて行うこともあります。一度の検査だけで発作時の脳波を計測できるとは限らないため、数日間入院して発作時の様子を動画で撮影しながら脳波検査を行うビデオ脳波同時記録を行うこともあります。ビデオ脳波同時記録については、こちらで詳しく説明しています。
脳波検査は、頭部に複数の電極を装着し、ベッドに横になって安静な状態で行います。検査にかかる時間は1時間程度で、特に痛みなどはありません。具体的な検査内容としては、まぶたの開け閉めを繰り返したり、一定のリズムで光刺激を与えたりするほか、睡眠や深呼吸を繰り返したりする状態で行います。なお、脳の異常波は睡眠時に出現しやすいため、睡眠導入剤を使用することがあります。
4. 画像検査(MRI、CT、SPECT)
脳の画像検査には、脳の形や構造を調べるMRIやCTと、脳の機能を調べるSPECTと呼ばれる検査があります。必ずしもすべての検査を行うわけではなく、どの検査をどのタイミングで行うかは医師が判断します。
MRI(えむ・あーる・あい;磁気共鳴画像診断)
磁気を用いた画像検査で、脳表面や脳内部の形、構造を細かな点まで画像化できるため、細かい部分の異常を発見するのに役立ちます。
MRIでは、検査用ベッドに横になるとベッドが装置内にスライドし、撮影が始まります。痛みはありませんが、検査中は大きな音がしています。検査の時間は20分程度です(検査内容により時間は異なります)。大きな音がする狭い装置の中で20分程度安静でいることが難しい場合、睡眠導入剤を用いて眠った状態で検査を行うこともあります。
CT(しー・てぃー;コンピュータ断層撮影)
エックス線を用いた画像検査で、脳の萎縮(いしゅく;ちぢむこと)や浮腫(ふしゅ;むくむこと)といった形状的な異常を調べるのに役立ちます。
CTでは、検査用ベッドに横になるとベッドが装置内にスライドしたり、大きな円状のカメラがスライドしたりして撮影が始まります。検査中は、若干の機械音がしますが、MRIの音ほど大きくはなく、検査時間も数分間で痛みはありません。検査時間は内容により異なります。
SPECT(すぺくと)・IMZ-SPECT(脳血流シンチグラフィ)
SPECTやIMZ-SPECTは、放射性物質を含む薬剤を注射した後に、カメラで頭部を撮影して脳の血流をみる検査です。てんかん発作の始まる部位は、発作が起こっていない間は血流が悪く、また中枢性ベンゾジアゼピン受容体も少ないことがわかっているので、そのような部位を特定するための検査です。
SPECTはCTに似た装置を用いて頭部を撮影します。注射の際の痛み以外、特に痛みなどはなく、検査中は大きな音もしません。検査時間は内容により異なります。
5. ビデオ脳波同時記録
一般的な脳波検査で発作時の脳波を計測できなかった場合、1日~数日間入院して発作時の脳波と発作の様子を同時に記録する検査を行います。検査中は頭部に電極をつけたまま過ごします。小さいお子さんなどが入院する場合は、保護者に付き添っていただき、電極を引っ張ったり、自分で外したりしないよう、お子さんの見守りにご協力をお願いする場合もあります。
6. その他の検査(髄液検査、遺伝子検査)
髄液検査は、感染症(急性脳炎や髄膜炎など)、代謝疾患(ミトコンドリア病など)など、てんかんの原因となる基礎疾患を調べる必要がある時に行います。
遺伝子検査は、てんかんの原因として、遺伝子の変異が疑われる場合に行います。通常は採血して行います。
てんかんの原因がわかると、効果的な治療法につながることがあります。いずれの検査も、医師の判断により必要に応じて行われます。
監修;大阪市立総合医療センター 小児脳神経・言語療法内科 部長 岡崎 伸 先生
- TOP
- 子どものてんかんガイドブック
- 子どものてんかん辞典
- てんかんの診断の流れ